Medicína a neurovědy zvlášť je dnes snad oblast s nejrychlejším rozvojem a dopadem na celou společnost. Pro pochopení toho, kam se bude ubírat věda, výzkum, jaké budou dopady na naši společnost a kde číhají nebezpečí, je nutné znát historii, současný stav a perspektivy. Jen tak lze rovněž odhadnout oblasti, ve kterých bychom se mohli angažovat. Následující odstavce tuto problematiku reflektují v jedné oblasti a v jednom oboru medicíny. Je však možné, že tato oblast má přesah s dopady na celou společnost. To však ať posoudí čtenář sám.
Kdo jsme a co je předmětem našeho zájmu. Neurochirurgie je obor, který chirurgicky léčí onemocnění centrálního (mozek a mícha) a periferního (periferní nervy) nervového sytému, jeho obalů (páteř, lebka) a jeho cévního zásobení (magistrální tepny). Obor má pět velkých okruhů – traumatologii, nádorová onemocnění, cerebrovaskulární onemocnění, spinální problematiku a funkční neurochirurgii (epilepsie, bolest, Parkinsonské onemocnění). Vedle toho obor řeší mnoho dalších onemocnění, která však již nemají charakter subspecializace, protože onemocnění jsou vzácná. Specifickou oblastí je však dětská neurochirurgie. Svým rozsahem je tak neurochirurgie obrovská, operuje po celém těle, v každém věku, spektrum nemocí je neuvěřitelně pestré.
Centrální nervový systém má jedno specifikum. Neregeneruje. Co je jednou ztraceno, je ztraceno navždy. Máme tedy v zásadě jen jeden pokus, mnohdy platí, že méně je více. Základním neurochirurgickým zákonem je, že vždy se lze vrátit a udělat více, nikdy se nelze vrátit a udělat méně. Možné následky jsou ty nejzávažnější, které si lze představit. Pokud má skupina mediků vyjmenovat postižení, se kterým by nechtěli žít, tak jediným společným jmenovatelem je centrální nervový systém. Paraplegie, porucha vědomí, ztráta zraku, demence, poruchy paměti, ztráta schopnosti komunikace. Nejchmurnější oblastí oboru se tak stává traumatologie, která jen řeší následky toho, co se již stalo. Ta se také za celou historii oboru prakticky nezměnila, rozvoj v ostatních oblastech se jí zásadně netkl. Přitom člověk je mozek, smrt rovná se smrt mozku. Mozek je zásadní a jediný systém, který ovlivňuje a řídí v organizmu vše. Přeženu-li to, tak všechny ostatní systémy jsou jen podpůrné mozku, dodávají živiny, provádí veškeré pokyny, dodávají informace, aktivují imunitu, na pokyn balancují hormony. Transplantace mozku je nesmysl, vždy by to bylo naopak, transplantace těla. Mozek by byl příjemce, tělo transplantovaný systém.
Neurochirurgové jsou ve skutečnosti neurologové, kteří mají navíc nůž. Jazyk je společný, neurologičtina, s ostatními chirurgickými obory má neurochirurgie jen něco společných bodů, nejméně se všeobecnou břišní chirurgií. V angličtině je často používaný termín surgical neurology, který je trefnější než stejně časté neurological surgery či nejčastější neurosurgery.
Odkud přicházíme. Historicky se v dávnověku prováděly trepanace vcelku často, respektive máme kostní doklady. Snad nejvíce v Peru, kde v některých pohřebištích je až 10% lebek se zhojenou trepanací. Méně se lebka otevírala v Evropě a jiných kulturách. Mika Waltari vnesl svým Sinuhetem povědomí, že trepanace se prováděly ve starém Egyptě. Není to pravda, Egypťané trepanace prováděli až v prvním tisíciletí př.n.l., dávno po Achnatonovi. Byli však mistři v transnazálním přístupu, který my dnes používáme v léčení nádorů podvěsku mozkového. Egypťané tímto přístupem dokázali odstranit celý mozek. Ale až po smrti. Ovšem, některé popisy neurochirurgických onemocnění měli Egypťané zcela moderní. Imhotep, architekt, lékař a hlavní vezír faraóna Džósera ze Staré říše nám v papyru Edwina Smithe zanechal popis poranění horní krční míchy, který by dnes bylo možné přetisknout v kterékoliv moderní učebnici neurologie. Důvody všech historických trepanací byly rituální, zcela výjimečně, v antice, úrazy. Antické Řecko již znalo křížení motorických drah a tedy klinický obraz třeba poúrazového krvácení do mozku.
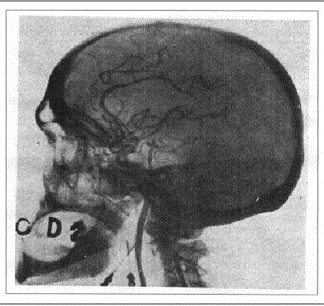
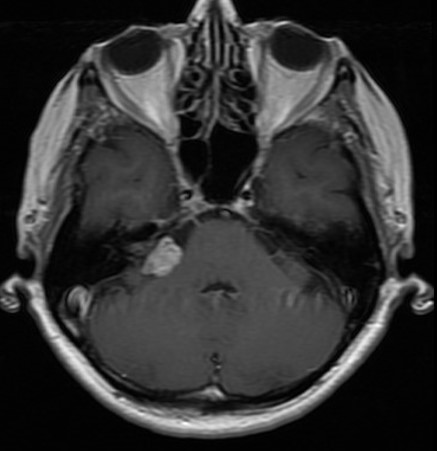
Obor v dnešní podobě se však objevuje až na konci 19.století. První neurochirurgové se rekrutují jednak z chirurgů, kteří také operují nervový systém (u nás mentalita střešovické kliniky) a z neurologů, kteří začínají operovat (u nás mentalita hradecké kliniky). První generace neurochirurgů, jejímž nejvýznamnějším představitelem je Američan Harvey Cushing operovala dle klinického nálezu, později podle nepřímých zobrazovacích metod jako pneumoencephalografie, ventrikulografie a angiografie. Tato metoda, objevená ve dvacátých letech Egazem Monizem, je jako jediná v našem armamentariu dodnes (Obr.1.).
Egaz Moniz obdržel Nobelovu cenu za leukotomii, za angiografii, která je mnohem významnější byl pouze navržen, cenu však nevyhrál. Celá první generace byla víceméně heroická, výsledky z dnešního pohledu byly strašné, ale ukazovaly cestu do budoucna. Víceméně jsme se učili, co je a co není možné. Můj otec, významný představitel první generace, přicházel často domů překvapen „Je to vůbec možné?“. Sám jsem ještě v tomto období začínal, největším překvapením bývalo otevření tvrdé pleny, kdy teprve chirurg viděl, co vlastně jde operovat. A mnohdy také nenalezl nic.
Neurochirurgie u nás se začíná rozvíjet po 2.světové válce. Je spjata se dvěma jmény a dvěma klinikami. Kunc ve Střešovicích a Petr v Hradci. Jak už to u otců zakladatelů bývá, nesnášeli se. Petr řekl, že je to bílé, Kunc opáčil, že černé. Ale respektovali se. Kunc vyhrál na mezinárodním poli, v roce 1971 pořádal v Praze evropský neurochirurgický sjezd. Petr vyhrál doma, v roce 1971 otevírá v Hradci nejmodernější neurochirurgický pavilon tehdejšího Československa (Obr.2.).
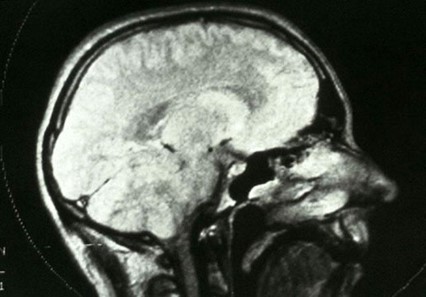
Zásadní rozvoj oboru nepřichází však od samotných neurochirurgů, ale od radiologů. Sice se říká, že jak počítačová tomografie, tak magnetická rezonance vznikla z požadavku neurochirurgů – aby konečně viděli, co chtějí operovat, ale za vývoj jsou zodpovědní radiologové. Za CT padly dvě Nobelovy ceny a za MR další dvě (Obr.3., 4.).
Obě metody obor změnily zcela zásadním způsobem. Sedmdesátá a osmdesátá léta jsou tak zlomem, kdy se obor stává dramaticky bezpečnější, preciznější a přesnější. Je to také nástup druhé generace neurochirurgů. Dnes víme zcela přesně, co, jak a proč chceme udělat, je možné si operaci přesně naplánovat a třeba nanečisto provést ve virtuální realitě. Za vývoj jsou v této době také zodpovědné další technologické vynálezy. Operační mikroskopy, dnes nové exoskopy, elektrofyziologická monitorace, lepší anestezie, ultrasonické drtiče nádorů, endoskopie, navigační systémy, zlepšení stereotaktických technik, miniinvazivní přístupy a mnoho dalších technických vymožeností. Pro druhou generaci je již rozhodující detailnější výsledek. První generace měla jednoduché hodnocení, přežil, nepřežil. S rozvojem technologií se však objevují otázky po kvalitě života, pooperačním neurologickém poškození, za významnější se začíná považovat morbidita, již ne pouze mortalita.
Druhá generace byla vcelku krátká. Končí s koncem dvacátého století. Poslední dekáda dvacátého století znamená pro obor vrchol operativy. Operace neměla alternativu. Neurochirurg je pilotem bojového letadla, který musí splnit svoji misi. Často bez ohledu na výsledek a kolaterální ztráty. Je to doba heroických operatérů a složitých přístupů.
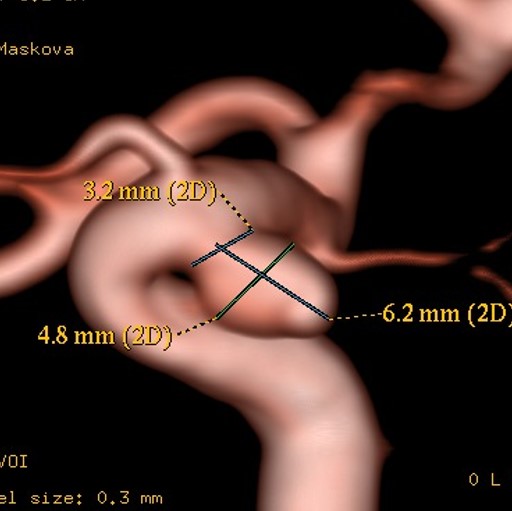
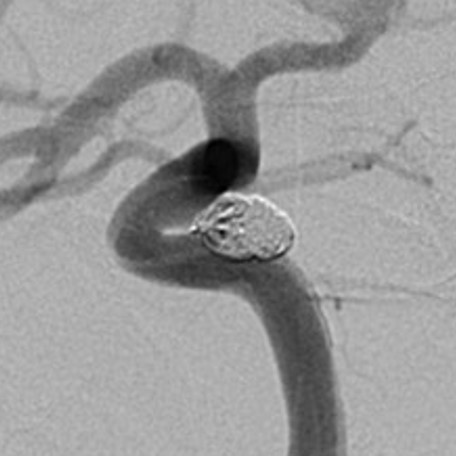
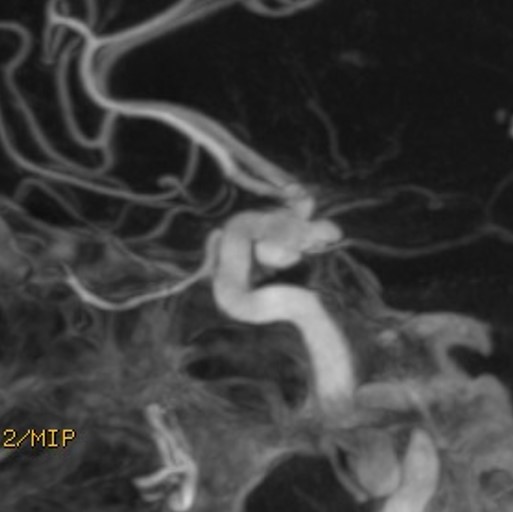
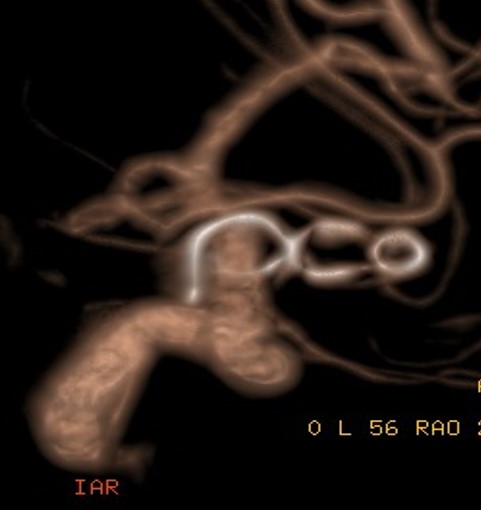
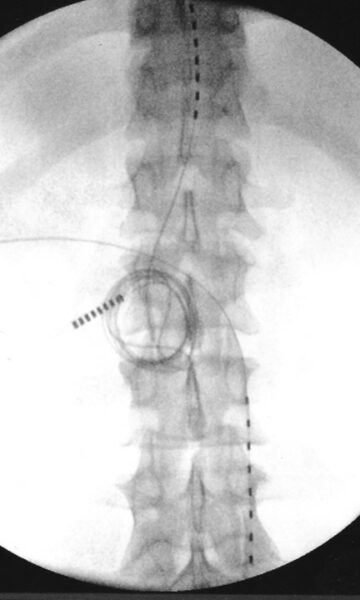
Na přelomu tisíciletí se explozivně rozvíjejí a rozšiřují alternativní léčebné postupy. Stereotaktická radiochirurgie, endovaskulární techniky (Obr.5.,6.,7.).
Tyto postupy jsou integrální součástí oboru, většinou je provozují neurochirurgové. Z observace se stává legitimní léčebný postup (Obr.8).
Výsledky se začínají hodnotit mnohem precizněji, často se objevuje otázka, co je dobrý výsledek? Operuji-li zahradníka a on pak dělá zahradníka, je vše v pořádku, ale operuji-li univerzitního profesora a on pak dělá zahradníka, něco v pořádku není. Z neurochirurgů se stávají piloti aerolinek – něco zaskřípe, ihned na zem. Je zde alternativa.
Pro dnešní třetí generaci mají alternativní modality ohromný význam. Chirurgie musí být lepší, abychom vůbec její existenci obhájili. Multimodalita léčby je tak přímou příčinou významného zlepšení a rozvoje naší operativy, stále platí, že operace je nejpřesnější, nejrychlejší a nejefektivnější způsob léčby. Dnešní neurochirurgie tak má své součásti léčebné, kam patří operativa, radiochirurgie a endovaskulární techniky. A rozhodující je proces před léčbou, výběr modality či kombinace, co, kdy, kde, jak, vždy s tím, abychom splnili očekávání nemocného, ne již naše. Je to často sám dobře informovaný nemocný, kdo rozhoduje o typu léčby. Něco, co bylo našim předchůdcům zcela nepochopitelné.
A obor se také stále více přesouvá do oblasti prevence. Ne již pouhá reakce na rozvoj potíží a příznaků, ale snaha předejít rozvoji neurologického postižení. Mnoho nemocných se k nám dostává bez jakýchkoliv příznaků, CT či MR byly provedeny z jiných důvodů a nález nádoru či třeba cévní malformace je náhodný. Stejně existují depistážní programy, které dokáží odhalit zúžení karotické tepny před projevy mrtvice. Operace je pak součástí sekundární prevence. V této oblasti je nejdůležitější srovnávat výsledky a rizika s riziky přirozeného průběhu. Jen tak lze nemocnému nabídnout léčbu nebo naopak jen observaci (Obr.9.).
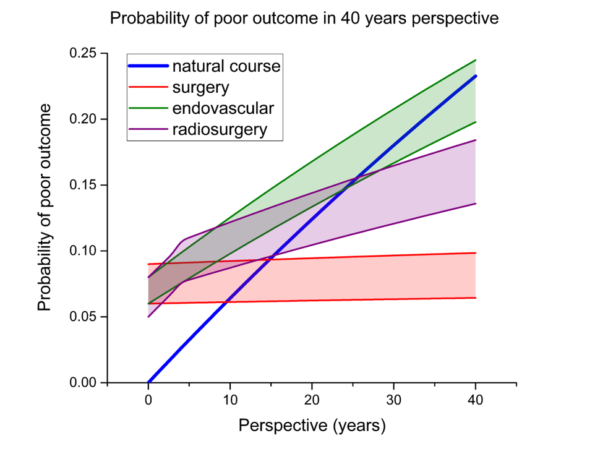
Obr.9. Arteriovenózní malformace. Na ose x roky, na ose y riziko špatného výsledku. Riziko krvácení je 2,2% ročně, při krvácení je riziko smrti či těžkého postižení 30%.
V příštích letech lze očekávat postupný ústup od chirurgie, která i přes veškerý svůj rozvoj je stále velmi invazivní a nese s sebou jisté, byť i stále minimalizované, riziko komplikací. Lze tedy očekávat postupný vstup neurochirurgie do nových oblastí.
Jde o oblasti, kde neurochirurg již nebude vůdčím a jediným činitelem, bude součástí velkých týmů, které jako jediné budou schopny zvládat hledání odpovědí na kladené otázky.
Robotika. V neurochirurgii nelze očekávat velký rozvoj, dnešní roboti potřebují dutinu, tedy břišní či hrudní. Takovým prostorem neurochirurgie nedisponuje, intrakraniální prostor je omezený a vyplněný – cílem naší léčby, mozkem. Přitom právě v neurochirurgii se robotika v medicíně objevila snad poprvé. Od sedmdesátých let byly vyvíjeny robotické systémy. Jejich smysl však vždy byl v zasažení malého cíle v hlubokých strukturách mozku – biopsie, správné uložení elektrod, atd. To však dnes umíme jednodušeji pomocí navigačních systémů a precizní stereotaxe (Obr.10.).
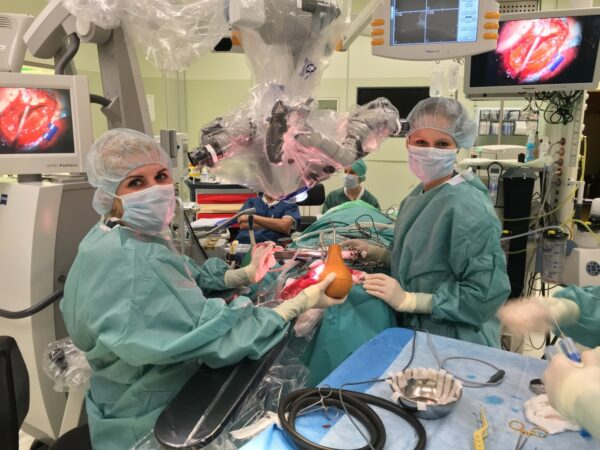
Obr.10. Obr.10. Operační sál kliniky s navigačním systémem, mikroskopem, endoskopickými technikami, záznamovým zasřízením.
Robotiku dnes využíváme ve spinální chirurgii, víceméně jde o přesné zavedení šroubů u stabilizací páteře. Robot přesně zaměří a zamíří, šroubovat však musí chirurg. Robotika se tak v neurochirurgii výrazně neprosadila. V jiných chirurgických oborech je dnes robotická chirurgie vcelku běžná. Nejedná se však o opravdové autonomní roboty, ale víceméně o prodlouženou ruku chirurga. V blízké době ale nelze od robotiky očekávat o mnoho více.
Přesto si lze představit, že další generace chirurgických robotů bude schopna prodloužit ruku chirurga, zpřesnit jeho počínání a snížit míru rizika na přijatelnou míru. Dnešní robotická chirurgie je již distanční, operatér je sice ve stejné místnosti jako pacient, přesto „operuje“ pomocí robota na vzdálenost několika metrů. Tuto vzdálenost lze v zásadě prodloužit bez omezení. Zdravotní turistika by tak skončila, pacient by již nemusel jezdit za špičkovým lékařem, péči by dostal v domácím zařízení. Pro většinu dnešních chirurgů je to však prozatím eticky a mentálně nepřijatelné.
Neurotransplantace. V sedmdesátých a osmdesátých letech minulého století se v neurovědách nesmírně rozšířilo studium neurotransplantací. Postupně se výzkum nejvíce soustředil na studium transplanatací dopaminergních neuronů v léčbě Parkinsonského syndromu. Šlo o velmi logickou a svým způsobem jednoduchou úvahu. V hloubi mozku jsou populace tzv.dopaminergních neuronů, ty jsou de facto továrnami na dopamin, jeden z hlavních neurotransmiterů. Pokud systém nefunguje, rozvíjí se Parkinsonské onemocnění. Dopaminergní neurony lze získat buď z embryonální nervové tkáně nebo cestou kmenových buněk. Předpokládalo se, že transplantát bude produkovat dopamin, který nahradí vlastní chybějící. Velmi přímočará a logická úvaha. Bylo publikováno mnoho experimentálních prací, které u experimentálních zvířat prokazovaly pozitivní efekt transplantátu na léčbu uměle vyvolaného nedostatku dopaminu. Práce byly velmi přesvědčivé, protokoly precizní. Na přelomu tisíciletí se animální výzkum překlopil do klinických experimentů. To, co výtečně fungovalo u experimentálních zvířat, v humánních protokolech selhalo. Bylo to velké zklamání a výzkum v této oblasti se výrazně zpomalil. Humánní operace jsme potichu opustili.
Přesto a překvapivě se zájem obrátil směrem k transplantacím nervové tkáně či kmenových buněk u onemocnění typu amyotrofické laterální sklerózy, poranění míchy, ale i iktu. Již tedy nebyla předmětem transplantace humorální, produkce určitého působku, ale snaha o rekonstrukci okruhů a drah, která je na zcela jiné úrovni a předpokládá mnohem komplexnější děje v úrovni celého systému, nikoliv pouze určitého dobře definovaného a v zásadě jednoduchého centra.
Dodnes nebyla publikována experimentální práce, která by prokázala beze všech pochybností klinický efekt v žádné z těchto oblastí. Velmi detailně bylo studováno poranění míchy. Experimentálních pokusů bylo velké množství, problematice se věnovalo mnoho týmů. Jediné, co bylo prokázáno, bylo určité omezené prorůstání nervových vláken přes místo poranění a několik milimetrů za ně (Obr.11.).
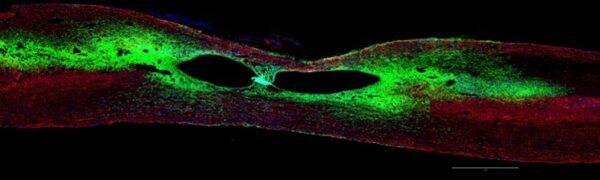
Obr.11. Experimentální poranění míchy a následně aplikace kmenových buněk. Zeleně jsou značena nervová vlákna, která překlenují místo poranění
Klinický efekt nebyl nikdy spolehlivě dokumentován. Na rozdíl od problematiky Parkinsonského onemocnění jsme se snažili rekonstruovat miliony vláken, část z nich v míše běží nahoru, směrem k mozku, druhá část směrem dolů, k efektorům (Obr.12.).
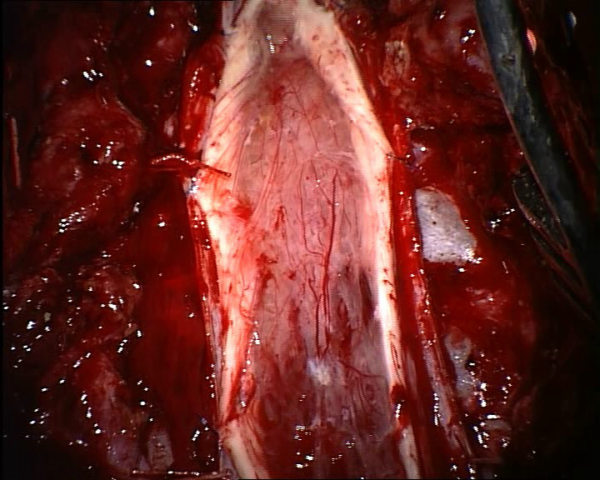
Obr.12. Míšní nádor. Ve slupičce míšní tkáně jsou miliony nervových vláken, z nichž každé má svůj jasný cíl a funkci
Mnohotvárnost funkcí a jejich specificita byla víceméně ignorována, stejně jako fakt, že nervový systém, který u periferních nervů regeneruje rychlostí 1mm/den může stěží stihnout dostihnout řídícího centra a efektoru včas. Pouze motorická dráha, která byla víceméně hlavním a jediným cílem studia je dvouneuronová, oba axony této dráhy mohou mít i metr délky. A bylo prokázáno, že rok po poranění zbývá v motorické kůře jen 7% neuronů a také, že nervosvalové ploténky na konci této dráhy bez inervace odumírají rychlostí 1% denně. Při rychlosti regenerace 1 mm/den by stěží měly axony odkud a kam regenerovat. Dále jsem nikde nenalezl práci, která by alespoň náznakem řešila problém specificity axonů, tak aby regenerované vlákno regenerovalo pod či nad poraněním do toho správného. Představa, že by transplantát, opět embryonální nervová tkáň nebo kmenové buňky, fungoval jako relé pro regenerující axony je spíše z oblasti sci-fi.
Naneštěstí zbrklostí některých teoretických vědců a nezodpovědných kliniků se i přes nedostatečné experimentální výsledky v devadesátých letech začínají objevovat klinické aplikace. Efekt nebyl prokázán žádný. Zodpovědné týmy se vrátily do laboratoří. Tragédií však bylo publikování „úspěchů“ v neodborných všeobecných médiích. Prakticky všichni nemocní začali vyžadovat léčbu kmenovými buňkami, vcelku logicky za ni, respektive za naději, byli ochotni obětovat cokoliv. Dnes tyto transplantace přežívají jako pouhá komerce v nezodpovědných zemích většinou třetího světa.
Pokud porovnáme výzkum v oblasti Parkinsonského onemocnění a v oblasti poranění míchy, je to asi takové, jako bychom nedokázali postavit trakař, tak si řekneme fajn, trakař necháme trakařem a postavíme si kosmickou loď. Naděje, že se nám to v dohledné době podaří, je asi stejná.
Dnes v této oblasti, pokud vím, běží klinický pokus transplantace kmenových buněk u ischemického iktu. Ne proto, že by se předpokládalo, že dojde k nějaké rekonstrukci center a drah, ale proto, že kmenové buňky produkují velmi potentní růstové faktory, které blahodárně působí na tzv.penumbru. Tedy okolí ložiska ischemie, kde tkáň sice žije, ale nefunguje, protože průtok krve zajistí sice přežívání neuronů, nestačí však již na to, aby zajistil jejich funkci. Americký tým, ve kterém je několik neurochirurgických pracovišť, dokladuje vcelku velmi přesvědčivé výsledky. Zatím chybí, aby podobné výsledky byly prokázány i odjinud a také chybí randomizovaná studie.
I přes dosavadní vcelku pesimistické výsledky transplantací nervové tkáně a kmenových buněk, jde o oblast, která by do budoucna mohla přinést netušené možnosti. Zatím však musí zůstat v útrobách základního výzkumu, jakýkoliv posun směrem ke klinické medicíně má dosud jen negativní dopady, které celou oblast poškozují.
Neuroprotézy. V minulých letech bylo vyvinuto mnoho typů tzv. umělého pohybu kupř. u nemocných po poranění míchy (Obr.13.).
Byl stimulován distální míšní pahýl, nervy pod poraněním či přímo svaly. Byly vyvinuty exoskelety, které buď generují pohyb samostatně nebo zesilují vlastní zachovaný, pouze poškozený. Některá zařízení působila velmi slibně, klinického použití se dosud nedočkalo žádné. Pouze některé exoskelety jsou s úspěchem využívány v neurorehabilitaci. Lze si představit, že v budoucnosti, kdy by se nám podařilo řešit regeneraci poraněné míchy, by mohly být využívány v překlenovacím období než se funkce obnoví.
Pozn. U poranění míchy je zjevná tendence omezovat se na motorické funkce. V dlouhodobé perspektivě však pro nemocné jsou přinejmenším stejně, mnohdy i více významné, poruchy v jiných oblastech. Sexuální poruchy, poruchy sfinkterů (močení a defekace), poruchy trofiky (proleženiny), ztráta citlivosti pod poraněním, hrají v dlouhodobé perspektivě mnohem významnější roli než ztráta hybnosti. Z tohoto pohledu je dramatický rozdíl mezi nemocným, který je vozíku po amputaci dolních končetin a tím, který je na vozíku po poranění míchy.
Podobnou problematiku řešily různé týmy u některých druhů slepoty či hluchoty, ani tam se nikde nedostavil výrazný průlom či klinické využití. Viděl jsem video, kde slepý s kamerkami na brýlích a elektrodami ve zrakové kůře, řídí auto (Obr.14.).
Toto video jsem poprvé viděl v roce 1985 a naposledy v roce 2012. Stále stejný nemocný. Jeden můj kolega je dnes v týmu s Američany, mají mnohem sofistikovanější zařízení, elektrody mají sílu lidského vlasu. Tým zatím provedl v Evropě jednu implantaci. Po určité době se nemocná naučila rozeznávat světlo a tmu, což považovala za fantastické. Pomocí evokovaných zrakových potenciálů kolegové prokázali určitou aktivitu ve zrakové kůře. Pro komplikace bylo nutné nemocné po čase elektrody odstranit. Ztráta znovunabytých, byť i minimálních schopností, nesla nemocná velmi těžce.
Viděl jsem video, kde dva hluchoslepí sedí v parku na lavičce a baví se Shakespearovi. Oba měli zavedeny elektrody tam, kde sluchový nerv vstupuje do mozkového kmene. Obdivuhodné, bohužel však vždy jen jednorázové, neopakované. Tyto stimulátory byly velmi populární a studované v prvním desetiletí 21.století, dnes se z praxe vytratily. Byly i pokusy, kde se elektrody pokládaly na ještě vyšší oblasti sluchové dráhy, na čtverohrbolí. Podobně jako u regenerace pomocí transplantátů, i v této oblasti je dnes patrný návrat do laboratoří. Náhrada funkce elektronickým zařízením se však jeví jako slibnější a jednodušší cesta než náhrada cestou biologickou.
Zajímavý je protokol umělého pohybu, kde u nemocného po vysokém přerušení míchy sensory snímají aktivitu z motorické kůry nemocného a převádí ji na pohyb umělé paže (Obr.15.).
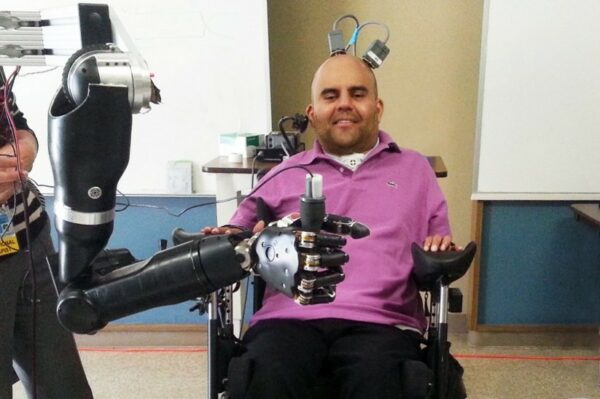
Obr.15. Nemocný po vysokém přerušení krční míchy pomocí elektrod v motorické kůře ovládá umělou paži
Pochopitelně musí se učit i nemocný i počítač převádějící vzruchy na robotickou končetinu. Tento posun je snad nejoptimističtější a také logický při neuvěřitelném rozmachu IT technologií. Podobných přesunů funkcí na externí zařízení je dnes více a zdá se, že to bude oblast, která se dočká využití nejdříve. Patří sem i již využívané programy pro kupř. nemocné po poranění mozku, převod slyšeného na psané u hluchoty, atd.
Neuromodulace. Dnes běžně používané při řešení Parkinsonského onemocnění či v léčbě neztišitelné bolesti mají ohromný potenciál (Obr.16., 17.).
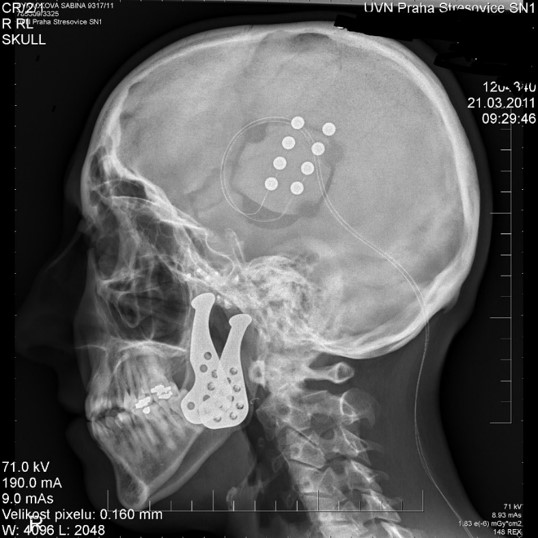
Obr.17. Elektrody zavedené na povrch motorické kůry k tišení bolesti po endoprotézách mandibulárních kloubů
Modulace jsou experimentálně zkoušeny u psychiatrických onemocnění, deprese a obsedantně kompulzivní poruchy, v animálním protokolu jsou modulace zkoumány u obezity a některých dalších onemocnění. Z výše zmíněných možností jde asi o nejslibnější cestu. Problémem je, že se snažíme ovlivnit globální funkce, kde definice cíle je velmi složitá a také nejistá. Lze si představit modulace funkce jader mozkového kmene zodpovědná třeba za hladinu cukru v krvi, či za krevní tlak. Kupodivu, v této oblasti je zatím výzkum nepříliš aktivní. Snaha po ovlivnění globálních funkcí tak připomíná problematiku neurotransplantací, opět jsme přeskočili jeden stupeň.
Genetika. Lze předpokládat, že genetické manipulace budou v budoucnu prakticky použitelné. Přinejmenším v prevenci chorob bude jejich využití plně oprávněné a blahodárné, ohromným problémem však opět budou etické otázky. V Číně implantovali mladým opicím specifický gen lidského mozku (MCPH1), opice měli lepší krátkodobou paměť a rychlejší reakce než jejich vrstevníci. Je známý gen (ARGHAP11B) specifický pro člověka, který je zodpovědný za růst neocortexu. Kam nás může zavést výzkum v této oblasti je zatím nejasné, ale možné dopady nemusí zdaleka být jen blahodárné.
Rozvoj propojení mozku s externím zařízením. Je zřejmé, že výhradně lidské vlastnosti – kreativita, inteligence, emoce, atd. lze hledat pouze u systémů založených na uhlíku, nikoliv křemíku. Ale pokud by propojení bylo možné, jsou možnosti ohromné. Sci-fi se tématu věnuje v různých typech supervojáků, jedinců s „nadlidskými“ vlastnostmi. Přeženu-li, ředitel ústavu kosmického výzkumu si večer objedná 10 raketových vědců a my je do druhého dne dodáme. Etický problém se zdá neřešitelný. Úspěch by vedl k zániku živočišného druhu Homo sapiens a jeho transformaci v cosi jako Homo technologicus.
Mozek je nejsložitější známé zařízení srovnatelné snad jen s vesmírem (Obr.18., 19., 20.).
Zcela poznat nelze – ke zkoumání mozku používáme zase jen mozek a bezvýhradné sebepoznání je nemožné. Přesto je dnešní stav neurochirurgie a její perspektivy ohromně vzrušující oblast.
Rozvoj oboru je z tohoto pohledu zajištěn, ubyde velká operativa, ale objevují se zcela nové a netušené možnosti. Otázkou však je, zda nenarazíme na pomyslný biologický strop, síly přírody a její schopnost sebeobrany a rekonstrukce jsou netušené. Země ve své setrvačnosti měřitelné v desítkách miliónů let, si stěží zatím všimla existence našeho druhu počitatelné v desítkách tisíc let a s vlivem na globální scéně počitatelné spíše v desítkách let. Otázkou je, co se stane, až si všimne. Prozatím, z našeho pohledu, nebudeme řešit otázky pouze technické, ale etické.
Číslo grantu:NV19-04-00272
Doporučený film: Blow-up. Režie M.Antonioni, 1966
Doporučená kniha: Brave New World. A.Huxley, 1932
Ilustrace archiv autora a veřejně dostupné zdroje
Grant AZV